Чем лечить в домашних условиях хронический цервицит. Цервицит у женщин — признаки и особенности лечения. Цервицит – народные средства
Хронический цервицит – патология, встречающаяся у 30% женщин, обратившихся к врачу-гинекологу с жалобами на состояние здоровья половой сферы.
От этой болезни страдают преимущественно женщины детородного возраста, ведущие активную половую жизнь.
Женщины в климактерическом и от цервицита практически не страдают.
Хронический цервицит шейки матки – это заболевание, в основе которого лежит активный воспалительный процесс цервикального канала, протекающее с периодами обострения и ремиссии.
Хроническое течение патология приобретает тогда, когда острая форма не была полностью вылечена.
Информация о том, что это такое, и как лечить будет рассмотрена далее.
Причины возникновения цервицита
Причины развития цервицита могут быть многообразны: они могут быть как инфекционной, так и неинфекционной природы. К наиболее распространённым этиологическим факторам следует отнести:
- инфекционные заболевания половой системы: , , , а также другие ИППП, которые вызваны стафилококками, стрептококками, , уреаплазмами, синегнойной и кишечной палочкой;
- травматические повреждения репродуктивных органов, которые могут быть следствием оперативного вмешательства (выскабливание матки и прерывание беременности) и даже неаккуратного гинекологического осмотра или некорректного проведения некоторых лечебных или диагностических манипуляций (установка внутриматочной спирали). Осложнённые роды также являются частой (надрывы, разрывы тканей);
- длительное использование внутриматочных средств контрацепции;
- наличие новообразований доброкачественного генеза на шейке матки.
В качестве этиологического фактора может выступать как один из выше перечисленных пунктов, так и сразу несколько.
Факторы, провоцирующие развитие патологии

В роли факторов, оказывающих провоцирующее действие на развитие таких заболеваний, как хронический цервицит, могут выступать:
- грубый половой контакт;
- общее снижение защитных сил организма (первичный или вторичный иммунодефицит);
- опущение половых органов;
- дисбиоз влагалища.
Подтолкнуть организм к развитию цервицита у молодых девушек могут: раннее начало половой жизни, частая смена половых партнёров, ранние роды.
Клиническая картина хронического цервицита

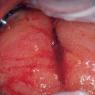
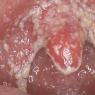
На фото проявления хронического цервицита


Хронический цервицит может длительное время не беспокоить женщину. Обнаруживается она часто тогда, когда пациентка обращается за помощью к специалисту по поводу инфекции мочеполовой системы. Что касается цервицита у женщин, имеющего неинфекционную природу, то определить его наличие может только гинеколог при осмотре. Ведь в данном случае симптомы могут отсутствовать вовсе.
Клиническую картину заболевания можно разделить на 2 большие группы:
- то, что ощущает женщина:
- неинтенсивный болевой синдром, проецирующийся над лоном. Чаще носит ноющий или тянущий характер;
- периодически возникающие необильные кровянистые выделения из половых путей не связанные с менструальным циклом. В некоторых случаях можно отметить примесь гноя. Кровотечения имеют мажущий характер и проходят самостоятельно;
- с мутным оттенком, не связанные с конкретной фазой цикла;
- альгодисменорея (болезненные менструации);
- характерные признаки инфекционного процесса: жжение, с неприятным запахом;
- при активном воспалительном процессе отмечается повышение температуры тела до субфебрильных цифр, слабость и общее недомогание;
- при переходе воспалительного процесса на мочевой пузырь появляются частые позывы к мочеиспусканию, сопровождающиеся болезненными резями.
- то, что видит врач:
- гиперемию (покраснение) слизистой оболочки;
- отёчность пораженных тканей (см. фото выше);
- слизистая рыхлая, может иметь следы эрозий и кровоподтёков.
Клиническая картина может варьировать в зависимости от степени запущенности болезни и индивидуальных особенностей организма женщины.
Классификация болезни
Классифицировать хроническое воспаление слизистой оболочки цервикального канала можно следующим образом:
- по этиологическому фактору:
- специфический цервицит, который вызван конкретными возбудителями ИППП;
- неспецифический – возникает под влиянием агентов неинфекционной природы или как следствие активного роста и размножения условно-патогенной микрофлоры влагалища;
- атрофический – результат воспалительного процесса, локализованного в истончённом экзоцервиксе и эндоцервиксе.
- по масштабу распространения воспалительного процесса:
- экзоцервицит – поражается только влагалищная часть маточной шейки;
- – воспалена слизистая оболочка по ходу цервикального канала;
- диффузный – воспаление поражает всю слизистую оболочку;
- макулёзный – формируются локальные очаги воспаления, отдельные друг от друга.
- в зависимости от стадии активности воспалительного процесса:
- обострение;
- ремиссия.
Диагностический поиск
Поставить диагноз «хронический цервицит» может только квалифицированный врач-гинеколог после сбора анамнеза и проведения осмотра пациентки в зеркалах. При необходимости подтверждения диагноза или дифференциальной диагностики с другими заболеваниями шейки матки проводятся такие исследования, как:
- кольпоскопия – позволяет оценить состояние шейки матки и выявить эрозивные поражения, дисплазию, предраковые состояния. Выполняется с применением специального оборудования, которое увеличивает возможный угол обзора;
- анализ мазка, взятого из влагалища и цервикального канала для определения микрофлоры – бакпосев;
- цитология – определение клеточного состава в патологическом очаге;
- , ИФА, РИФ – позволяют выделить конкретного инфекционного агента, ставшего причиной развития болезни;
- трансвагинальное УЗИ – позволяет выявить утолщённую и деформированную шейку матки. В некоторых случаях – исключить онкологию.
- исследование гормонального статуса женщины.
Лечение хронического цервицита

Лечение цервицита может назначать только квалифицированный специалист. Заниматься самолечением, как и самодиагностикой категорически запрещено.
Нерациональная терапия может привести к усугублению состояния здоровья, прогрессированию заболевания и появлению осложнений.
Схема лечения определяется врачом в зависимости от причины появления ХР. цервицита и степени запущенности.
Консервативное терапия (медикаментозное лечение)
Если хронический цервицит вызван бактериальной патогенной флорой, то врач назначает антибактериальную терапию с учётом восприимчивости возбудителя к конкретному препарату. Медикаментозная терапия заболевания заключается в местном и системном воздействии. Местное лечение основано на применении:
- суппозиториев (свечи от цервицита), капсул, вагинальных таблеток – Гексикон, Тержинан, Полижинакс, Флуомизин и др. Свечей для восстановления нормальной микрофлоры влагалища – Ацилакт, Лактонорм ;
- кремов;
- растворов – Димексид, серебра нитрат и др.
Системное воздействие включает в себя приём:
- витаминов;
- иммуномодуляторов – Виферон, Циклоферон, Кагоцел, Изопринозин, Гроприносин и т. д.;
- иммуностимуляторов – Полиоксидоний ;
- пробиотиков и препаратов, нормализующих микрофлору влагалища и кишечника – Бифидумбактерин, Бактисубтил, Биогая .
Женщины в менопаузе, которым был выставлен данный диагноз (атрофическая форма), должны проходить курс гормонотерапии эстрогенами.
Свечи от цервицита оказывают противовоспалительное, заживляющее, антибактериальное или противовирусное средство (в зависимости от действующего вещества).
Лечить цервицит необходимо не прерывая терапевтический курс ни на один день. Терапия должно носит непрерывный и комбинированный характер. Если болезнь вызвана специфическими микроорганизмами, вирусами или грибами, то лечение должно проводиться у обоих половых партнёров одновременно.
Физиолечение
Физиотерапия в комплексе с основными методами лечения даёт хорошие результаты. Так, в острую фазу болезни показано проведение курса УВЧ или УФО на нижнюю часть живота. В стадии ремиссии и при подостром течении можно использовать такие методы воздействия, как: влагалищная лазеротерапия, электрофорез с магнием, СМТ.
Объяснит суть каждого метода и рассказать о том, что это такое, может только лечащий врач, назначающий ту или иную процедуру.
Оперативное вмешательство
Оперативное лечение применяется в том случае, если консервативные медикаментозные методики не принесли должных результатов.
В качестве радикального метода воздействия на хронический цервицит выступает коагуляция слизистой оболочки шейки матки в месте локализации патологического процесса (прижигания очага электродами образованием струпа, который со временем замещается нормальной здоровой тканью).
Хирургическое лечение цервицита применяется чаще всего тогда, когда он сопровождается развитием эктопии.
Кроме того, широко применяются такие методики, как:
- диатермокоагуляция – лазеротерапия – лазерная вапоризация. Преимуществами данного метода считаются: отсутствие рубцовых изменений, высокая эффективность и точность хирургического вмешательства;
- радиоволновая терапия – воздействие высокочастотного тока. Достаточно дорогая методика, требующая особых знаний и умений со стороны медиков. Радиоволны устраняют верхний изменённый слой клеток;
- криодеструкция – замораживание очага поражения азотом. Методика не нуждается в обезболивании, оставляет участки рубцовой ткани.
Нетрадиционное (народные методы терапии)
Лечение заболевания средствами народной медицины может использоваться в качестве дополнительной терапии к основным методам воздействия на патологический процесс. В настоящее время наибольшей популярностью пользуются такие средства, как:
- Настой ромашки . Для его приготовления необходимо 2 ст.л. аптечной ромашки настоять на 500 мл крутого кипятка на протяжении 20 минут. Отделить жидкую часть от цветков, хорошо смочить в ней марлевый тампон и ввести глубоко во влагалище на четверть часа. Повторять манипуляцию трижды в течение суток;
- Отвар коры дуба . Для приготовления противовоспалительного и вяжущего средства необходимо залить 1 ст. л. Измельчённой дубовой коры 500 мл крутого кипятка и оставить на водяной бане не более чем на четверть часа. Отвар тщательно процедить, дать остыть до температуры помещения и использовать для спринцевания дважды в сутки;
- Смесь лекарственных растений для приёма внутрь. Смешать в равных долях дубовую кору, полынь, цвет черёмухи. Добавить 2 части зелёных листьев малины и 3 части ягод можжевельника. Всё тщательно перемешать. 2 ст. л. полученной смеси засыпать в термос и залить 1 литром кипятка. Настаивать 12 часов. Принимать по 100 мл перед основными приёмами пищи трижды в сутки.
Цервицит, который не подвергается рациональной терапии, со временем приводит к тому, что появляются признаки развития эктопии. Хронический очаг воспаления провоцирует активную гипертрофию тканей слизистой оболочки цервикального канала. В результате чего внутренний слой, который выстилает канал, активно разрастается и выходит наружу.
Цервикальная эктопия шейки матки с хроническим цервицитом сравнивается с псевдоэрозией. И, если не уделять заболеванию должного внимания, на месте атипичных клеток с с инфильтратом со временем образуется истинная эрозия, которая станет предпосылкой для развития опухолевого процесса, в том числе злокачественной природы.
Профилактика хронического цервицита
С целью предупреждения любого гинекологического заболевания, в том числе такого, как хронический цервицит, каждая женщина должна посещать врача-гинеколога хотя бы 1 раз в 6 месяцев
Цервицит – это воспалительный процесс, локализация которого сосредоточена в области влагалищного сегмента шейки матки. Цервицит, симптомы течения которого характеризуются мутного типа выделениями, болью внизу живота (тянущей или тупой), болезненностью полового акта и мочеиспускания, в затяжной хронической своей форме может привести к эрозии. Помимо этого подобное его течение может спровоцировать утолщение (т.е. гипертрофию) или истончение шейки матки, а также вызвать распространение инфекции к верхним отделам половых органов.
Общее описание
Шейка матки сама по себе выступает в качестве барьера, который является препятствием к проникновению в матку, а также в верхние отделы половых путей (в виде защитного секрета, слизистой пробки и цервикального канала) инфекции. Воздействие определенных факторов провоцирует нарушение в ее защитных функциях, что приводит к попаданию в эту область инородной микрофлоры, способствуя, тем самым, развитию воспалительного процесса. Именно таким процессом и является цервицит, который также включает в себя экзоцервицит (воспаление экзоцервикса, или же влагалищного сегмента в матке) и эндоцервицит (воспаление эндоцервикса, или же воспаление в области внутренней оболочки, принадлежащей цервикальному каналу шейки матки).
Указанная условно-патогенная микрофлора, провоцирующая цервицит, в матке оказывается посредством контактного попадания через лимфу и кровь, а также через прямую кишку. Что касается специфических вирусов, то в матку они попадают половым путем.
Следует заметить, что цервицит может развиться под воздействием определенных факторов, к которым относятся родовые травмы, касающиеся шейки матки, диагностические выскабливания и прерывание беременности, а также использование контрацептивов (в частности речь идет об установке и удалении внутриматочной спирали). В качестве провоцирующих цервицит факторов выделяют различного типа рубцовые деформации, а также образования в шейке матки доброкачественного типа. Не исключается также и снижение иммунитета при рассмотрении актуальных факторов, ведущих к развитию цервицита.
Особенности развития цервицита указывают на то, что заболевание это крайне редко возникает изолированно – в основном его «спутниками» являются те или иные заболевания, касающиеся половой системы: , вульвит, псевдоэрозии или выворот шейки матки, бартолинит.
Что касается возрастной категории, то чаще всего рассматриваемое нами заболевание встречается среди женщин репродуктивного возраста (порядка 70% случаев заболеваемости), реже цервицит возникает при . Примечательно, что цервицит является одной из наиболее частых причин, при которых вынашивание беременности становится невозможным, кроме того, именно цервицит в большинстве случаев провоцирует преждевременные роды. В качестве следствия данного заболевания образуются полипы, а также и воспаления в области верхних отделов половых путей. Протекает цервицит в острой или в хронической форме, помимо других его разновидностей, которые мы также рассмотрим ниже.
Острый цервицит
Острый цервицит представляет собой, соответственно, острое воспаление, возникающее в шейке матки. Преимущественно воспаление касается в этом случае лишь эндоцервикальных желез, при этом в редких случаях может отмечаться также и поражение плоского эпителия. Некоторые из исследователей придерживаются мнения о том, что характер воспаления (то есть, его постоянство, область локализации, пути распространения) напрямую определяется исходя из конкретного вида возбудителя. Гонококки, к примеру, поражают исключительно эпителиальные клетки, принадлежащие эндоцервикальным железам, распространение же их происходит вдоль поверхности слизистой. Если речь идет о воспалении, спровоцированном стафилококками или стрептококками, то их локализация сосредотачивается непосредственно в эндоцервикальных железах с затрагиванием при этом стромы шейки матки. Ток лимфы обеспечивает попадание возбудителей к другим органам в малом тазу, что, соответственно, приводит к их инфицированию.
Останавливаясь конкретно на симптомах, следует отметить, что первый из них на начальной стадии заболевания проявляется в виде выделений, причем характер этих выделений может быть различным. Между тем, чаще всего отмечается содержание примеси в них гноя при одновременно профузном их характере, что в особенности актуально в случае актуальности такого заболевания как гонорея.

Помимо этого острое течение заболевания зачастую сопровождается небольшим повышением температуры, возникновением тупой боли в области нижнего отдела живота. Часто возникают ощущения приливов, сосредоточенных в области малого таза органов. Кроме того, пациентки нередко испытывают боль в пояснице, нарушения, связанные с мочеиспусканием (полиурия или дизурия, увеличение объема выделяемой мочи или уменьшение объема выделяемой мочи соответственно) и боль, возникающая в области наружных половых органов и органов малого таза при половом сношении.
При диагностировании острого цервицита кроме гинекологического осмотра используют микроскопическое исследование мазков, а также посев выделений цервикального канала непосредственно на питательную среду.
Если речь идет о диагностировании гонорейного цервицита в острой форме, то здесь, как правило, оно производится крайне редко ввиду обращения пациенток к врачу лишь в тех случаях, при которых воспалительный процесс переходит уже к придаткам матки. Учитывая это, при наличии боли в придаточной области при острой форме течения гонорейного цервицита необходимо применять несколько иное лечение, чем при обыкновенном остром цервиците, потому как в этом случае воспалительный процесс имеет довольно специфичный характер.
Хронический цервицит
Хронический цервицит образуется при поражении различными бактериями половых органов, а также при их поражении грибами и вирусами. Начало инфекционного процесса в этом случае может произойти при опущении шейки матки или влагалища, а также при неправильном использовании гормональных и противозачаточных препаратов. Помимо этого, сопутствующими факторами развития хронического цервицита выступают беспорядочная половая жизнь, нарушение гигиены и воспалительные заболевания в области органов малого таза.
Клинические проявления данной формы цервицита обуславливаются конкретным типом возбудителя, а также общей реактивностью в каждом конкретном случае организма пациентки. В числе основных симптомов отмечаются скудные слизистые выделения мутной консистенции, в некоторых случаях возможна примесь гноя. Также отмечается покраснение слизистой матки, ее отек. Острая форма проявления хронической формы патологии проявляется, соответственно, в большей выраженности симптоматики. Опять же, отмечаются тупые боли, возникающие внизу живота, зуд, боль и жжение при мочеиспускании, кровотечения, возникающие после полового акта.
Заболевание более чем серьезно для женщины, потому как несвоевременность лечения, приводит к утолщению стенок шейки матки с последующей гипертрофией, что способствует формированию другого типа патологий. За счет этого также возрастает риск возможных онкозаболеваний, бесплодия и дисплазии в рассматриваемой области половых органов.
Для постановки диагноза проводят осмотр матки с использованием кольпоскопа и зеркала. Кровь и мочу исследуют на предмет наличия передаваемых половым путем инфекций. Также проводится УЗИ с последующим изучением состояния органов малого таза.
Гнойный цервицит
Гнойный слизистый цервицит предусматривает наличие в области цилиндрического слоя эпителиальных клеток воспалительного процесса, а также актуальность субэпителиальных повреждениях области шейки матки. Помимо этого также могут возникнуть повреждения во всех одновременно участках цилиндрического эпителия, который эктопически сосредоточен с наружной стороны шейки матки (то есть, отмечается неестественность смещения эпителия).
Что примечательно, при наличии у женщины гнойного цервицита практически наверняка можно утверждать о наличии у ее партнера, вызываемого аналогичного типа возбудителями, однако с большими трудностями подвергаемого диагностированию. Гнойный цервицит является одним из самых распространенных заболеваний, передаваемых половым путем, а также служащих наиболее частой причиной возникновения воспалительных процессов, локализующихся в области органов малого таза. При наличии симптоматики гнойного цервицита среди будущих мам в значительной степени возрастает риск нарушения нормального течения всей беременности, а также последующих родов.
Как правило, причина формирования патологии заключается в гонококках или в палочке трахомы. Неофициальная статистика указывает на то, что один из трех случаев отмечается возникновением заболевания вследствие воздействия уреаплазм. Симптоматика в этом случае сходна с заболеваниями, вызываемыми вирусом герпеса и трихомонадами. В целом же гнойный цервицит образуется на фоне течения гонореи.
Вирусный цервицит
Вирусный цервицит с характерным для него воспалительным процессом возникает при передаче инфекции половым путем. Локализация воспалительного инфекционного процесса определяет такие формы заболевания как экзоцервицит и эндоцервицит, при поражении наружных тканей шейки матки и поражении внутренней ее части соответственно.
Общепринятая классификация определяет разделение воспалительного процесса на специфическую форму его течения и неспецифическую. Специфическая форма является сопутствующим проявлением вирусного цервицита, соответственно, речь идет о вирусной этиологии с актуальной передачей вируса при половом контакте ( , ВПЧ).
Как правило, поражению подвергаются женщины возраста детородной группы. К числу же основных симптомов относятся возникающие внизу живота болезненные ощущения, общий дискомфорт и сильнейший зуд, возникающий с наружной стороны половых органов. Помимо этого отмечаются выделения с примесями в виде гноя или слизи. В острой стадии вирусного цервицита выделения характеризуются обильностью, в хронической – скудностью.
Бактериальный цервицит
Бактериальный цервицит также достаточно распространен в случаях обращения пациенток к гинекологу. Заболевание является инфекционным, при этом его локализация сосредотачивается в канале шейки матки либо во влагалище в области участка, граничащего с шейкой. Сопутствует его течению нарушение влагалищной микрофлоры, сильная воспалительная реакция отсутствует.
Протекает цервицит экзогенно, при этом его развитие происходит на фоне пораженных слизистых вирусами типа герпеса, папилломавируса, или , однако связи с самими половыми инфекциями в этом случае нет. Помимо перечисленных причин, вызывающих бактериальный цервицит, выделяют также мочеполовой туберкулез. Бактериальный вагиноз – наиболее распространенная причина для формирования неспецифического хронического цервицита.
Самыми распространенными симптомами данной формы заболевания являются дизурия (т.е. расстройства мочеиспускания), тупые тянущие боли, возникающие внизу живота, а также болезненные ощущения, сопровождающие половой акт. Помимо этого у пациенток появляются выделения из влагалища различной консистенции при одновременной их обильности или, наоборот, скудности. Отмечается также наличие примеси в виде слизи или гноя.
Атрофический цервицит
Атрофический цервицит располагает рядом особенностей, однако его развитие протекает в соответствии с общими принципами, актуальными для цервицита. Причинами, провоцирующими возникновение этой формы цервицита, могут служить различного типа заболевания, формирующиеся в мочеполовой системе (эрозия шейки матки, воспаление придатков). Помимо этого, развитие атрофической формы цервицита возможно и при незащищенном половом контакте, в частности при попадании в нем в организм возбудителей того или иного типа заболеваний, которые передаются половым путем. В качестве инфекционных агентов выступают , микоплазмоз, а также вирусные заболевания. Помимо этого выделяют и неспецифические инфекции (стафилококки, стрептококки).
Развитие атрофического цервицита происходит также и в области поврежденного участка. Причиной травмы в этом случае может послужить выскабливание, аборт, разрыв матки в процессе родовой ее деятельности. Атрофический цервицит сопровождается характерным истончением, возникающим в тканях шейки матки. При тяжелых формах атрофии возникают нарушения в мочеиспускании. Как правило, эта форма заболевания становится результатом хронического течения цервицита.
Кистозный цервицит
В этом случае в качестве причины заболевания выделяют сочетание инфекций (хламидии, гонококки, стрептококки, грибки, стафилококки, гарднереллы, трихомонады и т.д.), что приводит к разрастанию цилиндрического эпителия вдоль поверхности матки. Это, в свою очередь, приводит к постепенному и сплошному зарастанию кистами. Нередко кисты сочетаются с проявлениями в виде эрозий.
Диагностирование цервицита
Достаточно часто, как нами уже отмечено, цервицит протекает без каких-либо симптомов, что, соответственно, приводит к несвоевременному обращению к специалисту. Как правило, обнаружение заболевания происходит случайным образом при плановом медосмотре или при обращении к врачу с подозрением на другое заболевание.
Диагностирование цервицита происходит на основании таких данных, как:
- осмотр шейки матки посредством использования для этого зеркал;
- при получении результатов кольпоскопии, позволяющих произвести детализацию патологических изменений в эпителии в случае актуальности цервицита;
- на основании результатов лабораторных исследований (микроскопия мазка, посев на микрофлору, ПЦР).
Лечение цервицита
В современных условиях гинекология располагает множеством различных методологических возможностей, позволяющих произвести лечение цервицита. Между тем, первое, что в этом лечении необходимо сделать – это устранить факторы, предрасполагающие к развитию рассматриваемого заболевания.
В лечении цервицитов применяются противовирусные, антибактериальные и иные средства, что определяется исходя из конкретно выявленного возбудителя и характерной для него чувствительности в отношении выбранного препарата. Учитывается также и стадия, в которой пребывает воспалительный процесс. Широко применимы в лечении цервицитов местные препараты комбинированного типа, а также крема и свечи.
Специфические инфекции требуют параллельного лечения партнера.
Хроническая стадия заболевания характеризуется меньшей успешностью консервативного лечения, что, соответственно, определяет необходимость в применении хирургических методов (криотерапии, диатермокоагуляции, лазеротерапии) при предварительном избавлении от инфекций.
В случае подозрения на цервицит, а также наличие соответствующих данному заболеванию симптомов в той или иной форме их проявления, следует обратиться к гинекологу. Дополнительно также может понадобиться обследование у уролога.
Цервицит относят к патологиям женской половой сферы воспалительного характера. Он являет собой воспаление слизистой оболочки шейки матки (влагалищной части) и ее цервикального канала. Очень часто он сопровождает более объёмные патологические процессы (вульвовагинит, кольпит), и редко бывает самостоятельным заболеванием.Шейка матки – это некий барьер, задача которого предотвратить распространение инфекции восходящим путем в матку и ее придатки. Если ее защитная функция нарушена, то болезнетворные микроорганизмы проникают в верхние отделы внутренних половых органов женщины, провоцируя развитие цервицита. Женщину начинают беспокоить выделения нетипичного характера, боли с локализацией внизу живота периодические или постоянные, которые усиливаются во время полового акта или мочеиспускания.
Что это такое?
Цервицит - это воспаление шейки матки, если сказать коротко простым языком. Но, не все так просто - давайте рассмотрим вопрос подробно.
Причины цервицита
Основной причиной цервицита являются заболевания, которые передаются половым путем. При развитии определенной болезни, передающейся половым путем, постепенно происходит разжижение густой слизи, вследствие чего начинается воспаление слизистой оболочки. После этого инфекция начинает распространяться на основу шейки матки. Ввиду таких изменений микробы постепенно попадают в матку, придатки, позже распространяются в мочевой пузырь, почки и другие органы. В итоге в полости малого таза женщины развиваются патологические явления, вплоть до перитонита.
Если основной причиной развития цервицита у женщины считаются венерические болезни, то врачи также выделяют целый ряд факторов, которые способствуют развитию данного заболевания. Риск развития цервицита значительно возрастает, если женщина была инфицирована вирусом герпеса или . Цервицит может настичь девушку в период, когда она только начинает активную половую жизнь. Также цервицит шейки матки может проявиться как последствие механического либо химического раздражения (речь идет о противозачаточных либо гигиенических средствах). В некоторых случаях воспалительный процесс возникает как следствие аллергической реакции организма на латекс, другие компоненты противозачаточных средств либо средств личной гигиены.
Фактором, провоцирующим заболевание, также является ослабленный иммунитет вследствие других соматических заболеваний. Кроме того, цервицит может развиваться вследствие травм, нанесенных в процессе аборта или родов (в данном случае важно качественно ушивать все разрывы промежности и шейки матки, полученные в родовом процессе), при . Также заболевание часто поражает женщин, вступивших в климактерический период.
Все описанные выше причины способствуют активному размножению микроорганизмов, отнесенных к группе условно-патогенных (стафилококки, стрептококки, энтерококки, кишечная палочка). При нормальном состоянии здоровья женщины такие микроорганизмы присутствуют в микрофлоре влагалища.
Симптомы цервицита
Проявления острой формы заболевания выражены значительно. Пациентку беспокоят гнойные или обильные слизистые бели, вагинальный зуд и жжение, которые усиливаются при мочеиспускании. Также могут беспокоить боли при цервиците. Обычно это тупые или ноющие боли внизу живота, болезненный половой акт. Другие признаки заболевания обусловлены сопутствующей патологией.
Если воспалительный процесс шейки матки возник на фоне , беспокоит частое и болезненное мочеиспускание. При и воспалительном процессе в шейке матки имеет место повышение температуры от субфебрильных (выше 37) до фебрильных цифр (38 и выше). При сочетании псевдоэрозии и цервицита могут появляться мажущие кровянистые выделения после коитуса. Отличительной чертой заболевания является обострение всех клинических симптомов после месячных.

Хроническое воспаление шейки
Заболевание, которое не было адекватно и вовремя пролечено в острую стадию, хронизируется. Признаки хронического цервицита выражены слабее или практически отсутствуют. Выделения приобретают мутно-слизистый характер, плоский эпителий влагалищной части шейки замещается цилиндрическим из цервикального канала, формируется псевдоэрозия шейки.
Воспалительные явления (покраснение и отечность) выражены слабо. При распространении воспаления на окружающие ткани и вглубь, шейка уплотняется, возможно вновь замена цилиндрического эпителия плоским при эктопии, что сопровождается формированием наботовых кист и инфильтратов.
Лимфоцитарный цервицит
Заболевание также называют фолликулярный Цервицит. Эта форма воспаления протекает бессимптомно и встречается у женщин в менопаузе. Процесс представляет собой лимфоидное «пропитывание» стенок шейки матки, результатом чего становится формирование фолликулярных доброкачественных образований. При выявлении такой формы воспаления, врач обязательно проведет дифференциальную диагностику со злокачественной лимфосаркомой.
Кандидозный цервицит
Возникает в ситуации, когда во влагалище уже имеется грибковое поражение (). При осмотре шейки матки в зеркалах определяются белые налеты, которые легко соскабливаются, в результате чего обнажается воспаленная слизистая красного цвета.
Вирусный цервицит
Болезнь появляется в результате заражения вирусом простого герпеса, папиломмы человека, . Представляет определенную сложность в распознавании, так как не имеет специфических черт. При обследовании врач может увидеть характерные для герпесной инфекции пузырьки или диагноз подтвердит только лаборатория.
Кистозный цервицит
Представляет собой форму заболевания, при которой происходит образование доброкачественных . В результате воспалительного процесса происходит закупорка желез, выделяющих слизь и последующее их разрастание, которое гинеколог обнаружит при осмотре или кольпоскопии.
Атрофический цервицит
Чаще всего это хроническая и неспецифическая форма заболевания. Частые причины атрофического воспаления - травматические манипуляции, связанные с нарушением целостности цервикального канала матки или роды.
Диагностика
Диагноз устанавливает врач-гинеколог по результатам осмотра и дополнительных методов исследования. Он собирает анамнез, изучает жалобы и симптомы. Во время осмотра на кресле доктор видит очаги воспаления, точечные кровоизлияния на поверхности экзоцервикса, увеличение его размера из-за отечности, покраснение и отек стенок влагалища, наружных половых органов.
Гинеколог берет мазок с поверхности шейки матки для дальнейшего изучения его под микроскопом – цитологии. Полученный материал также сеют на питательные среды – выросшие колонии возбудителя позволяют определить его вид и чувствительность к антибиотикам. При необходимости доктор измеряет pH отделяемого из влагалища – его повышение говорит об изменениях его микрофлоры.
Хронический цервицит приводит к появлению на шейке матки патологических очагов – их выявляют при обработке ее йодным раствором. В этом случае проводят кольпоскопию – изучение эпителия экзоцервикса под большим увеличением, чтобы исключить злокачественное перерождение его клеток. Для диагностики хронического эндоцервицита выполняют выскабливание цервикального канала с последующим изучением клеточного состава полученного материала. Чтобы исключить опухоли женской репродуктивной системы, их исследуют при помощи ультразвука.

Лечение цервицита
В первую очередь необходимо выявление и устранение факторов, которые могли послужить причиной цервицита. Стоит отметить, что в случае выявлении инфекций, передаваемых половым путем, половой партнер женщины также должен пройти лечение.
Тактика лечения цервицита зависит от выявленной причины заболевания. Схема лечения при разных видах цервицита:
- При грибковом поражении – используют антимикотики: внутрь Флуконазол, во влагалище – таблетки Натамицина, свечи с эконазолом;
- При хламидийной инфекции – назначают комбинацию нескольких антибиотиков (Тетрациклин+Азитромицин) на срок не менее 21-го дня;
- При атрофическом воспалении помогает введение во влагалище свечей, кремов, гелей, содержащих эстриол (Дивигель);
- При бактериальных инфекциях – лечения антибиотиками (свечи Неомицин, Метронидазол), комбинированными противовоспалительными и антибактериальными препаратами (Тержинан). После санации назначаются свечи с полезными лактобактериями для восстановления нормальной микрофлоры (Ацилакт).
После затихания острой стадии заболевания возможно применение местных методов лечения. Эффективно использование кремов и свечей (тержинан). Рекомендуется обработка слизистых оболочек влагалища и шейки матки растворами нитрата серебра, хлорофиллипта или димексида.
В запущенных случаях заболевания, когда в слизистой оболочке шейки матки наблюдаются атрофические изменения, показана местная гормональная терапия (овестин), которая способствует регенерации эпителия и восстановлению нормальной микрофлоры влагалища.
Консервативное лечение может не дать желаемых результатов в хронической стадии цервицита. В таких случаях врач может рекомендовать хирургическое лечение (криотерапия, лазеротерапия, диатермокоагуляция).
Для оценки эффективности лечения проводится контрольная кольпоскопия и выполняются лабораторные анализы.
Опасность цервицита у беременных
Цервицит связан с разрушением слизистой пробки, защищающей матку от проникновения инфекции из влагалища. Вероятность заболевания и перехода воспалительного процесса в хроническую форму увеличивается из-за неизбежного снижения иммунитета в этот период (это предотвращает отторжение плода).
При наличии цервицита у беременных возрастает риск возникновения таких осложнений, как выкидыш, преждевременные роды. Возможно заражение плода, что приводит к неправильному развитию, появлению уродств, внутриутробной гибели, смерти новорожденного в первые месяцы жизни.
Большую угрозу цервицит представляет на ранних сроках беременности, когда у плода формируются органы и системы. Чаще всего у женщины происходит выкидыш. Если острый цервицит возникает в середине или конце беременности, у ребенка могут появиться гидроцефалия, заболевания почек и других органов. Поэтому, планируя беременность, женщина должна заранее вылечиться от цервицита, укрепить иммунитет. Лечение проводится обязательно, так как риск осложнений очень велик.
Медицинская статистика говорит о том, что ежегодно растет количество пациенток, у которых развиваются воспалительные и инфекционные болезни в мочеполовой системе. Часто к врачам обращаются женщины, которые столкнулись с такими патологиями, как цервициты. Что это такое, как проявляется, диагностируется и лечится?
Что это за патология?
Что такое цервицит? Он представляет собой развитие воспалительного процесса в области маточной шейки. В зависимости от формы цервицита симптомы могут не проявляться длительное время, а могут возникнуть через несколько дней. Патология способна вызвать развитие эрозии, гипертрофии шейки матки, расхождению вирусов по всем органам половой системы.
Шейка матки считается своеобразным барьером, который защищает орган от попадания в него патогенных микроорганизмов. В силу некоторых причин она теряет способность противостоять бактериям, в результате чего они проникают в матку, нарушают микрофлору и провоцируют процесс воспаления – цервицит. Он состоит из экзоцервицита, при котором страдает влагалищный сегмент шейки матки, и эндоцервицит, при котором поражается внутренняя оболочка цервикального канала матки.
Почему появляется воспаление?
Причины цервицита могут быть следующими:
- Развитие сопутствующих воспалительных заболеваний в мочеполовой системе. Все ее органы взаимосвязаны между собой, поэтому, если воспалительный процесс начинается в одной части, то есть высокий риск, что он перейдет и на ткани находящихся рядом органов.
- Травмы тканей матки, полученные в ходе родовой деятельности, абортов, выскабливаний. Через поврежденные участки тканей патогенные бактерии могут довольно просто проникнуть в организм. Также повреждения могут возникнуть в процессе ношения спирали для предотвращения нежелательной беременности.
- Опущение шейки матки, при которой происходит нарушение питания клеток, ухудшается защитная функция организма.
- Неправильное ведение половой жизни. Большое количество сексуальных контактов с разными партнерами вызывает не только венерические патологии, но изменяет микрофлору влагалища, в результате чего создается благоприятная среда для размножения патогенных бактерий.
- Гормональный сбой. Слизистая оболочка влагалища считается зависимой от состояния гормонального фона в организме женщины, поэтому при его нарушении часто происходят изменения в тканях влагалища и шейки матки. Как раз в результате дефицита женских половых гормонов у пациентов развивается атрофия слизистой шейки.
Согласно медицинской статистике диагноз цервицит больше встречается у женщин, находящихся в репродуктивном возрасте. Во время менопаузы оно диагностируется редко.

Виды патологии
Специалисты выделяют две основные разновидности заболевания матки: острая и хроническая. В первом случае патология практически сразу дает о себе знать и активно развивается. Хронический цервицит является коварным, так как может продолжаться долгое время и разрушать клетки матки, не вызывая при этом абсолютно никаких проявлений.
Хронический цервицит делится еще на несколько видов:
- Папиллярный цервицит, при котором образуется множество мелких папиллом, протекающих доброкачественно.
- Неактивный цервицит, представляющий собой возникновение рубцов и утолщения шейки матки, а также появление новообразований и псевдоэрозий внутри нее.
- Активный цервицит, при котором наблюдается покраснение слизистой оболочки шейки матки и ее отечность.
- Неспецифический цервицит, который вызывают неспецифические бактерии, например, кишечная палочка.
- Специфический цервицит, вызываемый специфическим вирусом, к примеру, гонореей.

Проявления болезни матки
В большинстве случаев симптомы цервицита шейки матки никак себя не проявляют либо наблюдаются только отдельные признаки этого заболевания. Иногда пациенты замечают, что из влагалища периодически идут небольшие слизистые выделения.
В случае наличия гонорейного цервицита они могут приобретать желтоватый оттенок. Если возникло сопутствующее заболевание – трихомониаз, то они становятся пенистыми. Обычно обильные выделения появляются в первые дни после того, как закончились месячные.
Также больные жалуются на болезненность и наличие дискомфорта, проявляющегося в нижней части живота. Когда вместе с цервицитом развиваются и другие патологии, которые передаются через половой контакт, то боли могут становиться наиболее сильными и частыми. Исходя из того, какие признаки цервицита имеются, болевой синдром может приобретать режущий, тупой характер.
Кроме того¸ пациентка может чувствовать болезненность и дискомфорт сразу после сексуального контакта. Иногда после половой связи появляется немного кровяных выделений. Также симптомы цервицита затрагивают процесс мочеиспускания, наблюдается частое желание опорожнить мочевой пузырь. Больных может еще беспокоить зуд и жжение в области половых органов и в процессе мочеиспускания.

Воспалительный процесс у беременных
Наличие цервицита у женщин, ждущих ребенка, крайне нежелательно. Особую угрозу для мамы и малыша представляет острая форма воспаления, так как она вызывается патогенными микроорганизмами, которые могут легко проникнуть в матку и привести к возникновению гнойно-септического процесса.
Риск для здоровья ребенка существенно снижается, если воспалительный процесс затрагивает только ткани шейки, но все же есть вероятность заражения во время родовой деятельности. Самыми опасными периодами является первый и последний триместр, если течение них выявлен цервицит шейки матки, то плод может родиться с пороками развития.
Бывают случаи, что пациентки не могут выносить ребенка при развитии этой болезни, либо провоцируются преждевременные роды.

Выявление заболевания
Из-за того, что цервицит шейки матки часто никак себя не проявляет, женщины не обращаются вовремя к специалисту. В основном патология обнаруживается при плановом обследовании у гинеколога или же при посещении врача по поводу других заболеваний. Самое главное в диагностике – это определить причину цервицита.
Врач ставит диагноз цервицита только основываясь на результатах следующих методов исследования:
- Гинекологического осмотра шейки матки.
- Кольпоскопии, которая помогает обнаружить патологические изменения, которые происходят в эпителии шейки матки.
- Лабораторного обследования мазка, крови, мочи.
Если у пациента имеется острый цервицит, то в мазке должно быть обнаружено большое количество лейкоцитов. При развитии хронического цервицита имеются клетки цилиндрического эпителия, обладающие разным размером, в некоторых случаях наблюдается процесс разрушения клеток.
Бактериологическая диагностика помогает определить разновидность возбудителя, что очень важно для назначения подходящего антибактериального средства. Также применяется цитоморфология мазка, которая позволяет выявить структурные повреждения клеток и динамические изменения в ходе проведения терапии.

Как лечат болезнь?
Узнав, что это такое цервицит, необходимо разобраться с тем, как он лечится. После того, как пациент пройдет все необходимые методы диагностики, врач будет составлять план терапии патологии, основываясь на результатах обследования, индивидуальных особенностей организма больного, наличия противопоказаний.
В основном назначается прием медицинских препаратов, целью которых является уничтожение патогенных микроорганизмов. Лекарства подбираются на основе лабораторного исследования, которое показало чувствительность вредоносных бактерий к тем или иным антибиотикам.
Хронический цервицит рекомендуют лечить с применением средств, которые поддерживают деятельность иммунной системы, а также витаминов. В качестве местной терапии советуют делать ванночки с перекисью водорода и серебром, а также спринцевание. Для того, чтобы патология не проявила себя еще раз, оба половых партнера в обязательном порядке должны отказаться от секса на все время лечения.
Также борьба с воспалением может проводиться с помощью радиоволнового метода с применением современного оборудования. Подобные сеансы осуществляются в амбулаторных условиях и длятся всего лишь 7 минут. Пациенты могут чувствовать во время процедуры небольшое покалывание и незначительные боли.

Чтобы избежать возникновения острого или хронического цервицита, необходимо регулярно наблюдаться у гинеколога, лечить имеющиеся заболевания, устранять повреждения, использовать контрацептивы. Сами врачам нужно стараться правильно вести роды, чтобы не допустить травм.
Исключительно врач может назначать схему лечения цервицита. Для каждого больного она подбирается строго индивидуально. Самостоятельно оценивать симптомы и лечение назначать ни в коем случае не рекомендуется, но знать про цервициты, что это, как проявляется, необходимо всем.
Воспаление шейки матки также имеет название цервицит — это воспалительное заболевание, которое локализуется в шейке матки. Может встречаться на всем протяжении, так и затрагивающее определенный участок. Проблема распространена в современном мире, это одна из самых частых причин, по которым женщина обращается на прием к акушеру гинекологу.
Наиболее часто встречается у женщин молодого возраста, которые ведут активную половую жизнь. Чаще всего затрагивает он только слизистую оболочку шейки матки. Требует обязательного лечения, при отсутствии его может приводить к развитию серьезных последствий для организма и репродуктивной системы в частности.
Этиология
Всегда причиной развития цервицита является инфекция.
Она может быть двух видов:
- Неспецифическая. В норме во влагалище содержится определенное количество бактериальной флоры, состав ее различен. Все они относятся к неактивным условно-патогенным микроорганизмам, т.е. при определенных условиях вызывают развитие воспалительного процесса. Самыми распространенными из них являются кишечная палочка, стафилококки, мицелий дрожжевого грибка, а также другие как Гр -, так и Гр + бактерии.
- Специфическая. Это микроорганизмы, которые в норме не входят в состав микрофлоры влагалища. Но при попадании в организм вызывают воспалительный процесс, не всегда органом-мишенью будет выступать шейка матки. Самыми распространенными из них являются трихомонады, гонококки, хламидии, гарднереллы и другие.
Для воспалительного процесса не всегда достаточно воздействия только микроорганизма, требуется и сочетание с провоцирующими факторами, такими как:

Цервицит при беременности
Воспаление шейки матки представляет серьезную проблему для женщины в период беременности, так как оно не только негативно воздействует на организм, но и может причинить угрозу для жизни плода.
Во время беременности происходят серьезные изменения в организме, основная часть из который это гормональная перестройка. Различное содержание гормонов влияет на состояние бактериальной флоры влагалища, и в норме условно-патогенные микроорганизмы могут проявить свои негативные свойства.
Поэтому, не всегда цервицит при беременности может быть вызван воздействием специфической инфекции.
Опасность цервицита:

Женщина и врач всегда должны помнить, что цервицит является фактором в развитии недонашивания плода и преждевременных родов.
В рождении ребенка естественным путем есть высокая вероятность разрывов шейки матки, так как воспаленные структуры снижают возможность растяжения и поддержания эластичности тканей. При проведении оперативного вмешательства путем операции кесарево сечения повышается частота инфицирования матки и послеоперационного шва.
Чем опасно заболевание?
Данное, казалось бы не тяжелое заболевание, как воспаление шейки матки может стать серьезной проблемой для женщины. В первую очередь, в последнее время большое внимание акцентируется на сочетании воспаления с присутствием в организме вируса папилломы человека.
Типов данного возбудителя много, но особенно опасными являются 16 и 18 типы, они считаются высокоонкогенными. Т.е. при отсутствии лечения и персистенции вируса есть большая вероятность в последствии заболеть раком шейки матки .
А данный тип рака занимает одно из первых мест в злокачественных новообразованиях женского организма и половых органов в частности. Тем более, что группа риска это молодые женщины.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, не вынашивания, преждевременных родов, а также инфицирования плода.
Может ли циревицит проходить без симптомов?
Такое течение процесса возможно, часто это связано с теми инфекциями, которые характеризуются стертым течением. В данном случае диагноз может быть выставлен только после осмотра женщины гинекологом.
Диагностика воспаления шейки матки
- Начинается диагностика с беседы с акушером-гинекологом . Врач тщательно расспрашивает о жалобах, симптомах, которые могут беспокоить пациентку. Большое значение уделяется времени и условиям возникновения патологической реакции, уточняется наличие незащищенных половых актов, применение препаратов, а также случаи других заболеваний.
- После этого, врачом проводится осмотр женщины. Начинается он с наружных половых органов, далее следует оценка состояния влагалища и шейки матки. Проводится он с помощью влагалищных зеркал. Обращают внимание на цвет слизистой, наличие или отсутствие дефектов на ее поверхности. Особое внимание следует уделять появлению на поверхности шейки матки язв, участков кровоизлияний. Выраженный сосудистый рисунок также должен насторожить врача. Кроме того, определяется наличие или отсутствие отека.
- После визуального осмотра приступают к пальпации шейки матки. Определяются предположительные ее размеры, подвижность, консистенция. Она должна быть плотно эластичной консистенции, легко смещаемой при движении, безболезненной.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, невынашивания, преждевременных родов, а также инфицирования плода.
Лабораторные методы
На протяжении длительного периода времени оставались единственными способами подтверждения диагноза.
В настоящее время существует множество способов оценки содержимого влагалища и цервикального канала:

Инструментальные методы
- Основным инструментальным методом является кольпоскопия. Суть ее заключается в осмотре влагалищной части шейки матки под микроскопом, благодаря увеличению гораздо легче увидеть изменения на слизистой.
- Кроме того, для более точной установки состояния эпителия применяют различные пробы с нанесением химических веществ. Самыми популярными среди них являются уксусная кислота и раствор йода. В первом случае воспаленные расширенные сосуды должны быстро измениться, и окраска слизистой становится менее интенсивной. Проба с йодом проводит дифференциальную диагностику с онкологическими заболеваниями, сифилитическим поражением и т.д. Используемая концентрация не вызывает ожога. Метод является популярным еще и потому, что он неинвазивный и безболезненный.
Виды цервицита
В зависимости от природы агента вызвавшего воспаление шейки матки выделяют несколько видов:

Кроме этого, воспаление шейки матки подразделяют по анатомической части:
- Экзоцервицит. Воспаление наружной, влагалищной части шейки матки. Женщина в данном случае предъявляет симптомы.
- Эндоцервицит. Поражение внутренней, маточной части шейки матки. Обычно вызывается как осложнение родов, метроэндометрита, после прерывания беременности.
По течению процесса воспаление шейки матки делят на два вида:
- Острый процесс. Воспаление шейки матки в данном случае почти всегда вызывается впервые, на фоне здоровья. Клинические проявления ярко выражены, обычно легко поддается лечению. Шейка матки имеет отчетливые признаки поражения.
- Хронический цервицит. Возникает в результате длительно текущего воспаления, когда острый процесс стихает, клиника уменьшается, но шейка матки по-прежнему остается пораженной.
Симптомы
В зависимости от типа возбудителя, анатомического поражения, а также течения процесса выделяют определенные симптомы. Но иногда воспаление шейки матки может протекать абсолютно бессиптомно и выявляется только после осмотра акушером-гинекологом.
Симптомы острого воспаления шейки матки
Чаще всего именно с данным видом воспаления женщины обращаются за помощью испугавшись своего самочувствия.
Обычно симптомы достаточно ярко выражены :

Иногда клиника может быть абсолютно специфичной и постановка диагноза не вызывает затруднений:
- Появление пузырьков на поверхности шейки говорит о герпетической природе воспаления.
- Ярко-красная шейка матки в сочетании с большим количеством изъязвлений , похожих на поверхность клубники говорит о трихомонадной природе.
- Желтые пятна, напоминающие просо , обычно характеризуют поражение актиномицетой.
- Обильные выделения как во влагалище, так и цервикальном канале имеющие явно гнойный характер , разрыхленная поверхность шейки матки, которая легко дает кровотечение при контакте обычно характеризует гонорейную природу воспаления.
- Вирус папилломы человека обычно не изменяет общего самочувствия, лишь при осмотре можно отметить единичные или множественные кондиломы, выступающие над поверхностью слизистой, могут также наблюдаться единичные изъязвления на шейке матки.
Симптомы хронического воспаления шейки матки
В данном случае симптомы почти полностью отсутствуют и женщину данная проблема не беспокоит.
Но при осмотре врач может диагностировать заболевание:

Лечение воспаления шейки матки
Лечение воспалений шейки матки всегда должно быть комплексным. При выявлении специфической инфекции лечение проводят для обоих партнеров.
Местное лечение воспаления шейки матки
Системные препараты при лечении цервицита применяют достаточно редко, обычно возникает при необходимости в уничтожении специфической инфекции, а также тяжелого соматического состояния.

Флюкостат

Ацикловир

Тержинан

Основным способом местного лечения является назначение средств этиотропный терапии:
- Хламидийное воспаление шейки матки лечат препаратами тетрациклинового ряда, такими как Доксициклин, а также микролидов (Эритромицина) и азалидов (Азитромицина).
- Грибковое поражение лечат соответствующими препаратами на основе миконазола и нистатина.Самыми популярными препаратами являются Флюкостат и Миконазол.
- Вирусное поражение обычно вызывает большую проблему для врача. Так как вирус очень тяжело уходит из организма, для его уничтожения иногда требуется несколько курсов противовирусной терапии. К данным препаратам относятся Ацикловир и Зовиракс.
- Для удаления вируса папилломы человека назначаются цитостатические препараты, одним из самых популярных является группа Фторурацила.
- Если воспаление шейки матки вызвано недостатком гормонов , то проводится заместительная терапия местными препаратами. Известным эстрогенсодержащим препаратом является крем Овестин.
- В качестве дезинфицирующих средств можно применять спринцевание раствором Димексида или Хлорфиллипта. С осторожностью можно использовать раствор соды или борной кислоты для полосканий. Подобным действием обладает и Гексикон, он содержит в своём составе хлоргексидин. На фармацевтическом рынке представлены и комбинированные средства в форме свечей или вагинальных таблеток, к ним относят Тержинан и Полижинакс.
Лечение народными средствами
Наряду с лекарственными методами большое внимание уделяется народным методам лечения:

Профилактика цервицита
В гинекологии ей уделяется достаточно мало внимания.
Но именно соблюдение некоторых правил позволяет улучшить состояние женского здоровья:

Прогноз
 Считается относительно благоприятным, если лечение проводится при остро возникшем процессе и на начальных этапах воспаления. Заболевание можно вылечить с помощью антибактериальных и вспомогательных средств.
Считается относительно благоприятным, если лечение проводится при остро возникшем процессе и на начальных этапах воспаления. Заболевание можно вылечить с помощью антибактериальных и вспомогательных средств.
Но вероятность обострения и перехода в хроническую форму остается очень высокой. Это связано с тем, что диагностируется оно обычно уже достаточно поздно. Очень часто к этому моменту у микроорганизмов развивается устойчивость к действию лекарств.
Существующие длительное время воспаления шейки матки переходят в развитие эрозии, которая является одним из предрасполагающих факторов для онкологии. Особенно это опасно, если цервицит сочетается с впч(вирусом папилломы человека) человека 16 и 18 типов.
Цервицит, возникший на фоне иммунодефицита, может служить фактором в развитии восходящей инфекции, особенно если провокатором выступает специфическая инфекция.
Косвенно цервицит может стать причиной невозможности забеременеть и спаечного процесса малого таза.